Không ngừng cập nhật các tiến bộ y học nhằm nâng cao chất lượng điều trị ung thư phổi, Bệnh viện Bãi Cháy đã phát triển điều trị ung thư phổi theo nguyên tắc đa mô thức – phối hợp hiệu quả các phương pháp phẫu thuật, hóa trị, xạ trị, điều trị nhắm trúng đích.
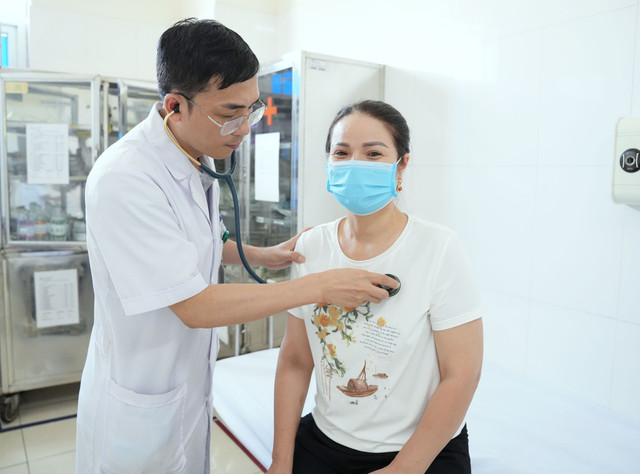
Ngăn chặn quá trình xâm lấn và di căn
Không giống với hóa trị hay xạ trị, các liệu pháp miễn dịch (immunotherapy) còn gọi là liệu pháp sinh học (biologic therapy), là phương pháp điều trị ung thư dựa vào cơ chế tăng cường hoặc phục hồi khả năng của hệ thống miễn dịch trong việc nhận diện và tiêu diệt tế bào ung thư.
Cơ chế tác động của miễn dịch bao gồm: Làm chậm hoặc ngăn chặn sự phát triển của tế bào ác tính; Ngăn cản quá trình xâm lấn và di căn; Tăng cường hoạt tính của hệ miễn dịch trong việc phát hiện và tiêu diệt tế bào ung thư.
Hiện nay, các dạng miễn dịch điều trị bao gồm: kháng thể đơn dòng (monoclonal antibodies), thuốc ức chế điểm kiểm soát miễn dịch (immune checkpoint inhibitors), liệu pháp tế bào T (T-cell therapy), vaccine điều trị ung thư và miễn dịch không đặc hiệu.
Ở Việt Nam, Bộ Y tế đã phê duyệt lưu hành các thuốc miễn dịch như: Pembrolizumab, Atezolizumab và Durvalumab...
Bệnh viện Bãi Cháy là một trong số ít cơ sở y tế tại Quảng Ninh có đầy đủ nguồn lực và trang thiết bị để triển khai điều trị đa mô thức hiện đại cho bệnh nhân ung thư phổi. Từ đầu năm 2025, bệnh viện chính thức triển khai điều trị Ung thư phổi không tế bào nhỏ và Ung thư phổi tế bào nhỏ bằng liệu pháp miễn dịch cho các trường hợp đủ điều kiện lâm sàng, bước đầu mang lại hiệu quả tích cực.

Điển hình như trường hợp bệnh nhân Vũ T.H., 55 tuổi (ở TP Hạ Long, Quảng Ninh) được chẩn đoán ung thư phổi giai đoạn III từ đầu năm 2024. Sau khi hoàn tất hóa xạ đồng thời tại Singapore, bệnh nhân tiếp tục điều trị miễn dịch bổ trợ với Durvalumab 12 chu kỳ tại Bệnh viện Bãi Cháy. Hiện tại, bệnh nhân có sức khỏe ổn định, tiếp tục theo dõi và duy trì liệu pháp miễn dịch định kỳ.
“Sau 52 ngày điều trị ở Singapore, tôi trở về Việt Nam và dùng thuốc miễn dịch được 3 tháng tại Bệnh viện Bãi Cháy. Kết quả kiểm tra sức khỏe rất tốt, không còn tế bào ung thư. Các bác sĩ tận tình và tôi cảm thấy cơ thể khỏe mạnh như bình thường”, bệnh nhân Vũ T.H. chia sẻ.
Một trường hợp khác là bệnh nhân Nguyễn T.T, 62 tuổi (ở TP Hạ Long, Quảng Ninh), được chẩn đoán ung thư phổi giai đoạn IV có di căn não. Sau xạ trị tổn thương di căn và hóa trị kết hợp với Pembrolizumab (Keytruda) tại Khoa Ung bướu 2, bệnh nhân hiện đang điều trị duy trì miễn dịch trong chương trình hỗ trợ của Quỹ "Ngày mai tươi sáng".
Lợi ích vượt trội trong điều trị ung thư phổi không tế bào nhỏ
Cơ chế hoạt động của thuốc miễn dịch là gắn vào các phân tử đặc hiệu trên bề mặt tế bào ung thư, giúp hệ miễn dịch nhận diện chính xác và tấn công các tế bào này. Điều này ngăn cản sự phát triển và lan rộng của khối u, hạn chế tổn thương đến các mô lành.

Ung thư phổi được chia thành hai nhóm chính: Ung thư phổi tế bào nhỏ (SCLC), chiếm khoảng 15%, và ung thư phổi không tế bào nhỏ (NSCLC), chiếm khoảng 85%. Tuy nhiên, chỉ khoảng 20–25% bệnh nhân NSCLC được chẩn đoán ở giai đoạn sớm (giai đoạn I–II), khi vẫn còn khả năng điều trị triệt để, trong khi phần lớn các trường hợp được phát hiện ở giai đoạn tiến xa hoặc di căn.
Liệu pháp miễn dịch mang lại nhiều lợi ích vượt trội trong điều trị ung thư phổi không tế bào nhỏ, bao gồm tăng thời gian sống thêm không bệnh và toàn bộ, kiểm soát tiến triển bệnh hiệu quả. Ở giai đoạn sớm (II–IIIA), nghiên cứu IMpower010 cho thấy sử dụng Atezolizumab sau phẫu thuật và hóa trị giúp giảm 34% nguy cơ tái phát hoặc tử vong ở nhóm có biểu hiện PD-L1 ≥1%.
Ở giai đoạn IV, liệu pháp miễn dịch như Pembrolizumab hoặc kết hợp với hóa trị đã được chứng minh làm giảm tới 38% nguy cơ tử vong trong 3 năm đầu so với hóa trị đơn thuần (theo KEYNOTE-024 và KEYNOTE-189).
Theo BSCKI Mai Tuấn Hưng – Phó Trưởng khoa Ung bướu 2, Bệnh viện Bãi Cháy cho biết: “Liệu pháp miễn dịch thường có độc tính lên mô lành thấp hơn so với hóa trị do cơ chế nhắm trúng đích vào các tế bào ung thư thông qua việc kích hoạt hệ thống miễn dịch.
Nhờ vậy, nhiều bệnh nhân dung nạp điều trị tốt hơn và gặp ít tác dụng phụ hệ thống hơn so với hóa trị truyền thống. Phương pháp điều trị này có thể mang lại hiệu quả điều trị lâu dài nhờ khả năng tạo ra trí nhớ miễn dịch – giúp hệ thống miễn dịch tiếp tục nhận diện và tiêu diệt tế bào ung thư ngay cả sau khi ngừng điều trị".
Theo phê duyệt của Bộ Y tế, Bệnh viện Bãi Cháy là 1 trong 41 đơn vị được phối hợp cùng Quỹ “Ngày mai tươi sáng” triển khai chương trình hỗ trợ sử dụng thuốc Pembrolizumab cho bệnh nhân ung thư từ 1/1/2024 – 31/12/2025. Bệnh nhân sẽ được đánh giá đầy đủ: giai đoạn lâm sàng, mô bệnh học, sinh học phân tử, xét nghiệm miễn dịch… trước khi chỉ định liệu pháp điều trị cá thể hóa phù hợp nhất.








![[e-Magazine] Bệnh lý... nghề cầm bút](https://cdn.kienthuc.net.vn/images/7abdcdd2e6901e09c1c74606a5613ee8c872ca775305419c773a9b9c015f57ef0dcc4720cd878f16003184ab7fac3e76feee59d6d2581c203a96c030ed6ef0181bd45746ed64065a4236a47a26ca6af8/thumb-hoi-chung-ong-co-tay-1.jpg.webp)