Bệnh nhân N.A.T, 67 tuổi, cấp cứu tại Bệnh viện Đa khoa Hồng Ngọc trong tình trạng sốt cao 40 độ, nôn mửa, đau quặn bụng, khó thở. Thông qua kiểm tra cận lâm sàng, bệnh nhân được chẩn đoán nhiễm khuẩn huyết, suy đa tạng do nhiễm khuẩn tiêu hóa, phải lọc máu 49 giờ để thoát cơn nguy kịch.
Nguy kịch vì nhiễm khuẩn huyết, suy đa tạng
Bệnh nhân N.A.T, 67 tuổi, cấp cứu tại Bệnh viện Đa khoa Hồng Ngọc trong tình trạng sốt cao 40 độ, nôn mửa, mệt nhiều, ăn uống kém, đau bụng, đại tiện phân lỏng, khó thở. Được biết, các triệu chứng đã kéo dài, sau 3 ngày tự điều trị tại nhà nhưng không thuyên giảm, người bệnh mới thăm khám tại bệnh viện.
Ngay lập tức, bệnh nhân được hồi sức tích cực, đồng thời thực hiện các kiểm tra, xét nghiệm cận lâm sàng cần thiết.

Kết quả cho thấy chỉ số CRP đánh giá mức độ viêm đạt ngưỡng 167.47 mg/l, tăng gấp 30 lần bình thường, đánh giá chức năng thận creatinin 555.8 mg/l - tăng gấp 5 lần bình thường, chỉ số suy tim tăng, men gan tăng 4 lần bình thường, nồng độ oxy trong máu giảm thấp, phải thở máy HFNC. Bệnh nhân được chẩn đoán nhiễm khuẩn huyết, suy đa tạng do nhiễm khuẩn tiêu hóa.
49 giờ lọc máu đưa người bệnh qua cơn nguy kịch
BSCKI Phạm Thị Ninh Vân, Khoa ICU, Bệnh viện Đa khoa Hồng Ngọc - bác sĩ trực tiếp điều trị cho bệnh nhân T. cho biết: “Bệnh nhân gặp tình trạng nhiễm khuẩn huyết nặng với chỉ số PCT tăng gấp 400 lần, kèm theo biến chứng suy đa tạng.
Thêm vào đó, bệnh nhân nhập viện trong tình trạng thể trạng suy kiệt, suy hô hấp, có rối loạn mỡ máu và tiền tiểu đường, tăng huyết áp không kiểm soát khiến việc điều trị càng gặp nhiều khó khăn. Nếu không được can thiệp kịp thời, nguy cơ tử vong là rất cao”.
Trước tình trạng bệnh nguy kịch, ê-kíp bác sĩ đã hội chẩn liên chuyên khoa, lựa chọn lọc máu liên tục, kết hợp phác đồ kháng sinh liều cao, mục tiêu giải quyết nhanh chóng tình trạng nhiễm khuẩn và suy đa tạng.
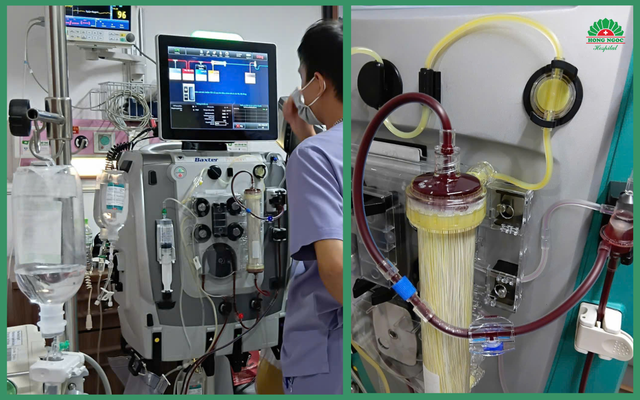
“Ở bệnh nhân nhiễm khuẩn huyết nặng đã có biến chứng suy đa tạng, kỹ thuật lọc máu liên tục (CRRT) là một trong những biện pháp quan trọng trong hồi sức tích cực. Phương pháp này không chỉ giúp loại bỏ các độc tố và chất trung gian gây viêm, mà còn góp phần ổn định huyết động, cân bằng điện giải và duy trì chức năng thận. Việc áp dụng kịp thời lọc máu có thể cải thiện đáng kể tiên lượng và tạo điều kiện cho các cơ quan đang suy yếu có thời gian hồi phục”, BSCKI. Phạm Thị Ninh Vân cho biết.
Ở lần điều trị thứ nhất, bệnh nhân N.A.T được lọc máu 30 giờ liên tục. Sau lọc máu, các chỉ số cải thiện rõ rệt, chức năng thận Creatinin chỉ còn 206.1 mg/l - giảm ½ so với khi nhập viện, chỉ số đánh giá nhiễm khuẩn huyết PCT giảm từ 30mg/l xuống còn 15 mg/l. Bệnh nhân T không còn đau bụng, không sốt, không còn phải hỗ trợ thở máy.

Mục tiêu giải quyết tận gốc tình trạng bệnh, bệnh nhân T được chỉ định lọc máu lần 2, thời gian kéo dài 19 tiếng. Sau 2 lần lọc máu, tình trạng nhiễm khuẩn giảm hẳn, chỉ số viêm CRP trở về gần như bình thường, PCT giảm còn 5mg/l. Tình trạng suy hô hấp được cải thiện, bệnh nhân có thể ăn uống, đi lại nhẹ nhàng.
“Nhiễm khuẩn huyết có thể khởi phát từ nhiều nguyên nhân khác nhau như viêm phổi, nhiễm trùng đường tiết niệu, ổ áp-xe trong ổ bụng, nhiễm khuẩn tiêu hóa...
Nhiễm khuẩn huyết là tình trạng cấp cứu nghiêm trọng, diễn tiến nhanh và dễ gây suy đa tạng nếu không được chẩn đoán, can thiệp kịp thời”, BS Vân khuyến cáo.